السياسي -متابعات
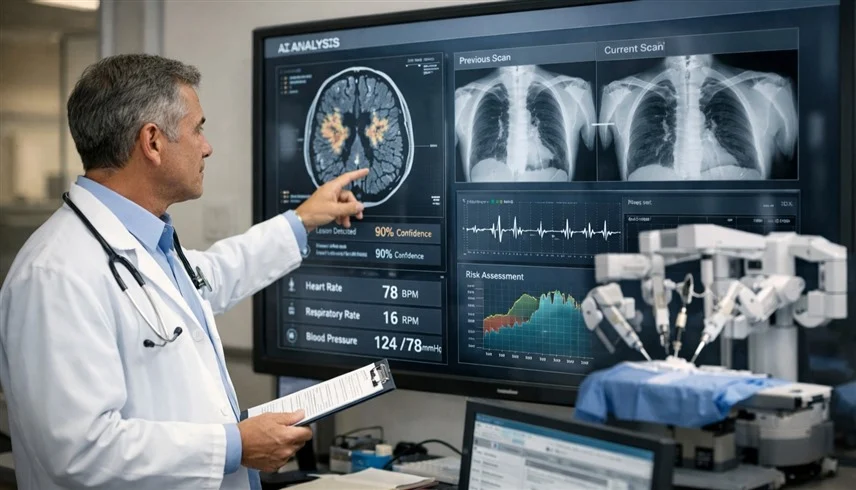
دخل قطاع الرعاية الصحية في عام 2026، مرحلة جديدة من التحول الرقمي العميق، مع ترسّخ الذكاء الاصطناعي كعنصر محوري في إدارة الأنظمة الصحية، وتحسين جودة الخدمات الطبية.
ولم يعد الاعتماد على هذه التقنيات مقتصراً على التجارب المحدودة، بل بات يشكل دعامة أساسية في التشخيص والعلاج وإدارة العمليات السريرية، مدفوعاً بتطور الأنظمة القادرة على العمل باستقلالية، وتنفيذ مهام معقدة بكفاءة عالية.
وشهد العام الجاري، بروز ما يُعرف بـ”الذكاء الاصطناعي الوكيل” (Agentic AI)، وهو جيل جديد من الأنظمة الذاتية القادرة على تنفيذ سلاسل من المهام المتكاملة، مثل التحضير المسبق للزيارات الطبية، والحصول على الموافقات العلاجية، وتنظيم خدمات الرعاية المنزلية، ما يعكس تحولاً نوعياً في طبيعة استخدام التكنولوجيا داخل القطاع الصحي.

تحولات رئيسية في 2026
وفي مجال سير العمل السريري والتوثيق الطبي، باتت أنظمة الذكاء السريري المحيط، مثل “Microsoft Nuance DAX”، قادرة على توثيق لقاءات المرضى، وإنشاء ملاحظات طبية منظمة خلال ثوانٍ.
كما دمجت شركات السجلات الصحية الإلكترونية الكبرى مثل “Epic” و”Oracle Health” هذه الأدوات بشكل مباشر في أنظمتها، ما وفر للأطباء ما بين 15 إلى 20 ساعة أسبوعياً، كانت تُستنزف في الأعمال الإدارية.
وأما في الطب الدقيق والتشخيص، فقد أصبحت أنظمة الذكاء الاصطناعي متعددة الوسائط تدمج البيانات الجينومية وصور الأشعة وبيانات الأجهزة القابلة للارتداء في الوقت الفعلي، لتقديم تشخيصات تفاضلية مخصصة لكل مريض.
وكذلك يجري استخدام “التوائم الرقمية” بشكل متزايد في علاج الأورام، لمحاكاة استجابة المرضى للعلاج الكيميائي قبل تطبيقه فعلياً.
وفي مجال اكتشاف الأدوية، نجح الذكاء الاصطناعي في تقليص مدة المراحل المبكرة من سنوات إلى أشهر. وبحلول مطلع 2026، يضم خط تطوير الأدوية العالمي أكثر من 3 آلاف مركب دوائي، تم تطويرها بمساعدة الذكاء الاصطناعي.
وتدير شركات مثل “Insilico Medicine” و”Recursion Pharmaceuticals”، تجارب سريرية في المرحلتين الثانية والثالثة، لجزيئات صُممت بواسطة أنظمة الذكاء الاصطناعي.
وفي الرعاية عن بُعد، تدعم الأجهزة القابلة للارتداء المعززة بالذكاء الاصطناعي مراقبة شبه مستمرة لنحو 71 مليون أمريكي، حيث تستطيع هذه الأنظمة رصد مؤشرات مبكرة لتدهور حالات مزمنة، مثل فشل القلب أو السكري قبل أسابيع من ظهور الأعراض.

تحولات تنظيمية وأخلاقية
ودفع التوسع السريع للذكاء الاصطناعي، الجهات التنظيمية عالمياً إلى تبني نهج “التنفيذ أولاً”.
ففي الاتحاد الأوروبي، سيبدأ تطبيق البنود الخاصة بالأنظمة عالية المخاطر ضمن “EU AI Act” اعتباراً من 2 أغسطس (آب) 2026، مع تصنيف العديد من أنظمة التشخيص والذكاء السريري ضمن الفئة عالية المخاطر، ما يفرض متطلبات صارمة للشفافية الخوارزمية والإشراف البشري.
وفي الولايات المتحدة، دخلت تشريعات جديدة حيز التنفيذ مطلع 2026، من بينها قانون الحوكمة المسؤولة للذكاء الاصطناعي في تكساس (TRAIGA)، وقانون شفافية الذكاء الاصطناعي في كاليفورنيا، الذي يُلزم بالكشف عن المحتوى المُنتج بواسطة الذكاء الاصطناعي في التفاعلات مع المرضى.
كما شددت الجهات الرقابية قواعدها على روبوتات الدردشة المخصصة للعلاج النفسي، في ظل مزاعم بوقوع أضرار، مع توجه متزايد للتعامل معها، كأجهزة طبية تتطلب إشرافاً سريرياً إلزامياً.
تحديات قائمة
ورغم المكاسب الكبيرة، يقف قطاع الرعاية الصحية عام 2026 عند مفترق طرق تاريخي، حيث تتسارع وتيرة الابتكار بوتيرة غير مسبوقة، مقابل تصاعد المطالب التنظيمية والأخلاقية.
وبينما يَعِد الذكاء الاصطناعي بتحسين الكفاءة وخفض التكاليف وتعزيز دقة التشخيص والعلاج، فإن نجاحه المستدام سيظل مرهوناً بجودة البيانات، وعدالة الخوارزميات، ووجود أطر رقابية تضمن بقاء الإنسان في قلب القرار الطبي.
ومع استمرار هذا التحول، يبدو أن مستقبل الطب لن يُقاس فقط بمدى تطور التكنولوجيا، بل بقدرتها على خدمة المرضى بصورة أكثر أماناً وإنصافاً وفاعلية.